Фракционные лазерные технологии: компромисс между эффективностью и безопасностью
Сегодня в современной косметологии имеется достаточно широкий набор способов коррекции различных эстетических недостатков кожи - химические пилинги, механическая дермабразия, лазерная шлифовка, микродермабразия, контурная пластика и др. Тем не менее новые направления и технологии в индустрии красоты постоянно развиваются и совершенствуются.
Эта тенденция особенно характерна для аппаратных методов, в первую очередь - для лазерной медицины. Использование лазеров сначала в дерматологии, а затем в косметологии насчитывает внушительный срок. Даже с момента появления одного из самых новых методов лазерного лечения - селективного фототермолиза - прошло уже более 25 лет.
Пионеры этого направления, американцы RR Anderson и JA Parrish, предопределили судьбу фракционных лазеров в медицине, сделав их незаменимыми в лечении таких эстетических недостатков кожи, как капиллярные гемангиомы. «винные» пятна, гипертрихоз, татуировки, розацеа, пигментные нарушения, фотостарение, морщины и др.
Современные методы ремоделирования кожи
Одной из важнейших проблем в эстетической медицине является борьба со стареющей кожей.
Пластическая хирургия способна омолодить форму лица, устранив избытки кожи. Однако при этом кожа все так же остается измененной временем (возрастное старение) или внешними факторами (фотостарение). Немаловажно и то, что большинство пациентов желают выглядеть моложе без хирургического вмешательства.
Каким же методом добиться реального омоложения?
Все методы, с помощью которых можно улучшить внешний вид кожи, объединены одним принципом - они используют травматическое воздействие на кожу, провоцируя фиброз, который в дальнейшем ведет к ее натяжению и уплотнению.
Сейчас в дерматокосметологии используют три основных вида ремоделирующего воздействия на кожу, среди которых:
- химическая стимуляция - химические пилинги кислотами (трихлоруксусной, гликолевой и др.);
- механическая стимуляция – мезотерапия, филлеры, субцизия с применением игл;
- термическая стимуляция - лазерная абляция, термолифтинг с использованием лазеров и широкополосных источников света, радиочастотный лифтинг, фракционные методы.
Химическая стимуляция
Исторически отшелушивание с помощью кислот (пилинг) стало первым методом омоложения кожи. Принцип пилинга заключается в частичном (как при поверхностном пилинге) или почти полном (как при срединном и глубоком пилингах) разрушении эпидермиса, повреждающем фибробласты и структуры дермы. Это повреждение активирует воспалительную реакцию (тем более мощную, чем больше объем самого разрушения), что и приводит к дополнительной продукции в коже коллагена.
Однако чтобы достичь желаемого результата, при пилинге приходится приносить в жертву эпидермис. Опыты с ожогами многих ввели в заблуждение, якобы «доказав», что эпидермис - это самообновляющийся орган, который быстро восстанавливается над поврежденной областью. В связи с этим пилинги до некоторого времени становились все более агрессивными по отношению к эпидермису (например, глубокий фенольный пилинг), пока наконец-то накопленные проблемы не заставили специалистов осознать порочность этого метода, приводящего в конечном итоге к истончению кожи.
Сторонники глубокого пилинга игнорировали возникающие проблемы. Суть же их заключалась в том, что из-за разрушения сосочков дермы и ослабления питания эпидермис становится тоньше, а количество клеток в шиповатом слое значительно уменьшается по сравнению с тем, что было до пилинга. Снижение барьерной функции рогового слоя приводит к уменьшению гидратации кожи. (Поэтому практически все пациенты после глубокого пилинга длительное время испытывают выраженную сухость кожи ) При этом введение в практику более легких пилингов (с использованием трихлоруксусной и фруктовых кислот) не оправдало возлагавшихся на них надежд, связанных с эффективным уплотнением кожи.
Термическая стимуляция
Абляционное ремоделирование
Наиболее эффективным оказалось применение СО2-лазера, при воздействии которого происходит глубокое термическое воздействие на все слои дермы, внешне проявляющееся эффектом подтяжки кожи. Метод получил название «лазерная дермабразия», или «лазерная шлифовка», и по результативности ему нельзя было противопоставить ни один другой существовавший в то время способ омоложения кожи.
Несколько позднее появились лазерные установки на эрбий-алюмоиттриевом гранате -эрбиевые лазеры. Такие достоинства эрбиевого лазера, как меньшая глубина термического проникновения (эрбиевые лазеры проникают до глубины 30 мкм, СО2-лазеры - до 150 мкм) и (как следствие) меньший риск ожога и карбонизации ткани, а также относительная дешевизна (по сравнению с углекислотными лазерами), привлекли внимание многих специалистов во всем мире.
По мере накопления опыта работы среди специалистов сложилось мнение о большей эффективности именно СО2-лазеров, этот метод остается незаменимым для коррекции рубцов после угревой болезни. Кроме того, его можно рассматривать как альтернативу хирургической подтяжки кожи - из всех методов ее ремоделирования только воздействие СО2-лазером реально способно вызывать выраженную контракцию коллагена с видимым клиническим эффектом лифтинга.
Неабляционное ремоделирование
Самые распространенные приборы для неабляционного ремоделирования кожи - неодимовый (Nd-YAG) и диодные лазеры, а также широкополосные источники света (IPL). Принцип их действия - селективный фототермолиз - заключается в разогревании и разрушении структур, содержащих достаточное количество меланина или оксигемоглобина. В коже таковыми являются соответственно скопления меланоцитов (лентиго, меланодермия) и микрососудов (телеангиэктазии). Длины излучаемых волн, используемых в неабляционных лазерах, соответствуют максимумам спектров поглощения оксигемоглобина или меланина. Процедура обработки неабляционными лазерами и IPL достаточно безопасна, период реабилитации минимален, однако подобное лечение устраняет только пигментные и сосудистые косметические дефекты. При этом отмечается некое уплотнение кожи, но полученный эффект оказывается непродолжительным.
Фракционные методы ремоделирования кожи
Постоянный поиск новых высокоэффективных и одновременно безопасных методов омоложения кожи привел к появлению революционной технологии - фракционной подаче лазерного излучения. Предложенный метод омоложения кожи был специально разработан для преодоления некоторых из вышеперечисленных трудностей. В отличие от «обычных» абляционных и неабляционных лазерных методов, которые предназначены для достижения равномерного термического повреждения кожи на определенной глубине, фракционные методы позволяют достигать ее селективного микроскопического термоповреждения в виде многочисленных измененных столбиков и оставляют непораженными области вокруг этих микроран.
Два вида фракционных лазеров:
- неабляционные. Используется эрбиевое световолокно, генерирующее излучение с длине волны 1550 нм. Фракционный лазер формирует в коже тысячи и десятки тысяч микроповревждений в виде столбиков - микротермальньных лечебных зон (МЛЗ) - диаметром 70-150 мк глубиной до 1359 мкм
- абляционные. Когда требуется более агрессивное воздействие на кожу - для коррекции рубцов, устранения глубоких морщин и избытков кожи, - применяют метод фракционной абляции, сочетающий в себе достоинства СО2-лазера и фракционного принципа подачи лазерного излучения. В отличие от традиционных СО2- лазеров, удаляющих послойно всю поверхность кожи, ФА-установки формируют огромное количество микроабляционных зон.
В результате на обработанном участке фотокоагуляции подвергается около 15-35 кожи. Хромофором для лазера является вод Коагуляция происходит главным образом нижних слоях эпидермиса и дерме. Роговой слой остается неповрежденным, поскольку в нем содержится относительно небольшое количество воды, и это значительно сокращает риск развития инфекции. Эпидермальное восстановление происходит быстро благодаря малому объему повреждения и небольшому расстоянию миграции кератиноцитов. Период заживления сопровождается умеренным отеком и гиперемией с последующим шелушением, появляющимся на 5-7 сутки. Пациент практически не теряет социальной активности.
Фракционный фототермолиз (ФФ) - является высокоэффективным методом неабляционного фракционного ремоделирования кожи . Для достижения нужного эффекта назначают курсовое лечение. В зависимости от клинической ситуации рекомендуется проводить от 3 до 6 процедур с интервалом 4-6 недель. Как и при любом другом методе неабляционного ремоделирования кожи, окончательный результат можно наблюдать лишь через 4-8 месяцев после выполнения процедур (кумулятивный эффект).
- В дерме появляются многочисленные микрокровоподтеки, которые индуцируют сложный каскад изменений, приводящих к продукции нового коллагена.
- После того как кровотечение остановится, необходимо убрать оставшуюся на поверхности кожи серозную жидкость.
- Ее выделение наблюдается в течение 48 часов после процедуры, до тех пор, пока не произойдет полная эпителизация микроабляционных зон.
- В этот период пациент использует специальные ранозаживляющие наружные средства.
- С 3-4 суток обычно начинается шелушение и усиливается отек.
- К 7 суткам эти явления постепенно затухают, и единственным заметным побочным эффектом остается эритема.
- Продолжительность существования эритемы зависит от параметров лазерного воздействия и особенностей васкуляризации кожи.
- По наблюдениям автора эритема держится не более 3-х месяцев.
- Потеря пациентом социальной активности после процедуры ФА длится от 5 до 10 суток.
- Для профилактики рубцевания и манифестации поствоспалительной пигментации необходимо тщательно ухаживать за кожей.
- Декоративную косметику можно использовать с 4-5 дня.
- Обязательным условием получения хорошего результата является использование в течение как минимум 3 месяцев после процедуры солнцезащитной косметики с высокой степенью защиты (SPF не менее 50).
- Риск появления поствоспалительной пигментации отмечается у 20% пациентов и, как правило, бывает выше у пациентов с кожей IV-V фототипов. Такая гиперпигментация носит транзиторный характер и может длиться от 1 недели до 3 месяцев, что также зависит от глубины обработки и площади обрабатываемого участка.
- Для ее профилактики за 1-2 недели до процедуры и в течение еще 2 недель после нее назначают наружные средства на основе гидрохинона (4%-ного) и третиноина (0,1%-ного).
Результат после лечения:
- выраженная подтяжка и уменьшение избытков кожи
- выравнивание поверхности морщинистой кожи
- выравнивание кожи, пораженной постугревыми рубцами,
- уменьшение дисхромии
- устранение пористости кожи
Данный метод был апробирован врачами для удаления растяжек кожи. Как показали клинические исследования, метод продемонстрировал высокую эффективность при устранении практически всех видов стрий, как приобретенных в пубертатный период, так и послеродовых. При этом было отмечено, что процессы заживления на коже тела проходят иначе, чем на коже лица.
Механизм ремоделирования кожи при использовании фракционных лазеров
После воздействия лазером в области сформировавшихся микроран развивается асептическое воспаление. Чем агрессивнее лазерное воздействие, тем ярче проявляется воспалительная реакция, которая, собственно, и стимулирует посттравматическое высвобожден факторов роста и инфильтрацию поврежденных тканей фибробластами.
Наступающая реакция автоматически сопровождается всплеском клеточной активности, что неизбежно ведет к тому, что фибробласты начинают производить больше коллагена и эластина. Процесс ремоделирования кожи включает три классические фазы регенерации:
- фаза I - альтерация (воспаление ткани). Начинается сразу после повреждения;
- фаза II - пролиферация (образование ткани). Начинается через 3-5 дней после повреждения и длится около 8 недель;
- фаза III - ремоделирование ткани. Длится от 8 недель до 12 месяцев.
Необходимо отметить, что все три фазы ремоделирования кожи наблюдаются как после фракционного фототермолиза, так и после фракционной абляции. Но в первом случае повреждающее действие лазера умеренно агрессивно, вследствие чего каскад воспалительных изменений не бывает слишком бурным.
Пролиферативная фаза начинается приблизительно через 5 дней. В этот период нейтрофилы заменяются моноцитами. Моноциты, кератиноциты и фибробласты продолжают влиять на факторы роста и одновременно находиться под их обратным влиянием.
Кератиноциты стимулируют рост эпидермиса и высвобождение факторов роста, необходимых для стимуляции продукции коллагена фибробластами. В этой фазе образуются новые кровеносные сосуды, а также интенсивно формируется межклеточный матрикс. Последняя, реконструктивная, фаза заживления после фракционного лазерного воздействия длится несколько месяцев.
К 5 дню после повреждения матрица из фибронектина «укладывается» вдоль оси, по которой выстроены фибробласты и по которой будет строиться коллаген. Важную роль в формировании этой матрицы играет трансформирующий фактор роста β (TGF-β - сильный хемотоксический агент для фибробластов), а также другие факторы роста. Основной формой коллагена на ранней фазе заживления раны является коллаген III типа (этот тип коллагена располагается в верхнем слое дермы, сразу под базальным слоем эпидермиса).
Чем дольше фаза альтерации, тем больше будет произведено коллагена III типа, но в любом случае его количество предельно увеличивается с 5 по 7 день после повреждения. Примерно в течение года коллаген III типа постепенно замещается коллагеном I типа, что усиливает прочность кожи. Постепенно нормализуется кровоснабжение, кожа становится более гладкой и приобретает натуральный цвет .
Сравнительны анализ лазерных методов ремоделирования кожи
Достоинства фракционных методов омоложения колеи. К достоинствам фракционных методов, используемых в клинической практике, следует отнести:
- контролируемое минимальное повреждение кожи. Выполненные после процедуры гистологические исследования показывают увеличение числа сосочков в дерме, что характеризует произошедшие в коже изменения как продуктивную регенерацию;
- ее эффективное омоложение: кожа становится толще, в ней значительно (больше, чем на 400% (!)) увеличивается продукция коллагена и эластина;
- небольшое время заживления: в среднем 3 суток после ФФ и 7-14 дней после ФА;
- минимальный риск гиперпигментации;
- возможность проведения процедуры у пациентов с тонкой кожей;
- возможность оказывать лечебное воздействие на любую часть тела;
- возможность применения облегченных видов анестезии: при фракционном фототермолизе используется лишь местная аппликационная анестезия, для проведения фракционной абляции требуется сочетание проводниковой иинфильтрационной анестезии;
- исчезновение телеангиэктазий (вследствие того, что происходит разрыв сосудов в таком количестве мест, что их восстановление оказывается невозможным).
Основные показания для фракционных методов лечения
- увеличение плотности кожи на ранних стадиях ее старения. Процедура ФФ относительно легкая и может назначаться без опасения. Лечебное воздействие можно оказывать на область шеи, декольте, рук, живота, бедер, молочные железы;
- фотостарение кожи;
- гиперпигментация, мелазма;
- гипертрофические рубцы;
- растяжки.
Показания для фракционной абляции:
- морщины различной степени выраженности - от тонких линий до сильно выраженных (в виде борозд);
- возрастная потеря эластичности и упругости кожи;
- избытки кожи в области век, шеи, лица (как альтернатива пластической операции);
- неравномерная текстура кожи;
- выраженное фотостарение кожи;
- рубцы после угревой болезни;
- рубцовая деформация кожи после травм, операций;
- гиперпигментация: мелазма, лентигиноз, крапчатая пигментация и др;
- сосудистая дисхромия;
- растяжки кожи;
- актинический кератоз.
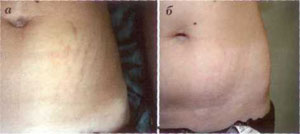
Рис. 12. Послеродовые стрии. Вид до (а) и через 4 недели после (б) третьей процедуры фракционного фототермолиза
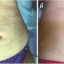
Рис. 13. Стрии после длительного применения гормо¬нальных мазей. Вид до (а) и через 6 недель после (б) пятой процедуры фракционного фототермолиза

Рис 15. Рубцы постакне. Вид до (а) и через 2 меся¬ца после (б) процедуры фракционной абляции

Рис. 17. Послеродовые стрии. Вид до (а) и через 3 недели после (б) процедуры фракционной абляции
- Лазерное ремоделирование кожи признано на сегодняшний день самым эффективным;
- Широта охвата эстетических и дерматологических проблем, решаемых с помощью этих методов, исключительно велика - от омоложения кожи до лечения врожденной и приобретенной кожной патологии;
- С появлением фракционных технологий безопасность и эффективность лечения стали прогнозируемыми.
Современная клиника эстетической медицины Телос Бьюти - это клиника высоких технологий, в которой ведущая роль отведена современному лазерному оборудованию. И, главное, профессионалам.
По материалам журнала Эстетическая медицина, 2009 г.



